Ten artykuł ma na celu dostarczenie szczegółowych informacji na temat kandydozy jamy ustnej, pomagając czytelnikowi rozpoznać jej objawy wizualne i towarzyszące dolegliwości. Dowiesz się, jak odróżnić grzybicę od niegroźnych zmian, poznasz jej przyczyny, metody leczenia i skuteczne sposoby zapobiegania nawrotom.
Kandydoza jamy ustnej jak rozpoznać białe naloty i inne objawy grzybicy?
- Za grzybicę jamy ustnej (kandydozę) odpowiadają głównie grzyby *Candida albicans*, które stają się problemem przy spadku odporności lub zaburzeniu równowagi mikroflory.
- Najbardziej charakterystyczne są białe lub kremowe, grudkowate naloty (pleśniawki), które po próbie starcia odsłaniają zaczerwienione, czasem krwawiące podłoże.
- Infekcja może objawiać się również jako czerwone, gładkie i piekące plamy (postać rumieniowa) oraz zajady w kącikach ust.
- Często towarzyszą jej ból, pieczenie, uczucie suchości, utrata smaku i nieprzyjemny zapach z ust, wpływając na codzienne funkcjonowanie.
- W grupie ryzyka znajdują się niemowlęta, osoby starsze (zwłaszcza użytkownicy protez), pacjenci po antybiotykoterapii, z obniżoną odpornością lub chorobami takimi jak cukrzyca.
- Diagnostykę przeprowadza lekarz (internista, stomatolog, laryngolog), a leczenie obejmuje leki przeciwgrzybicze i dietę ubogą w cukry.
Czy to zwykły osad, czy już kandydoza? Pierwsze sygnały, które powinny Cię zaniepokoić
Wielu moich pacjentów pyta, czy biały nalot w jamie ustnej to już powód do niepokoju. Muszę podkreślić, że grzyby z rodzaju *Candida* są naturalnym elementem mikroflory jamy ustnej u wielu zdrowych osób. Problem pojawia się, gdy równowaga ta zostaje zaburzona, najczęściej w wyniku spadku odporności organizmu. Wtedy te pozornie niegroźne drożdżaki zaczynają się nadmiernie namnażać, prowadząc do rozwoju kandydozy. Kluczowe jest odróżnienie zwykłych osadów, na przykład po jedzeniu, od faktycznych objawów grzybicy. Zwracajmy uwagę na zmiany, które są uporczywe, nie dają się łatwo usunąć, nasilają się lub powodują dyskomfort, taki jak ból czy pieczenie. To są pierwsze sygnały, które powinny skłonić nas do bliższego przyjrzenia się problemowi.

Jak rozpoznać grzybicę jamy ustnej? Biały nalot i inne sygnały
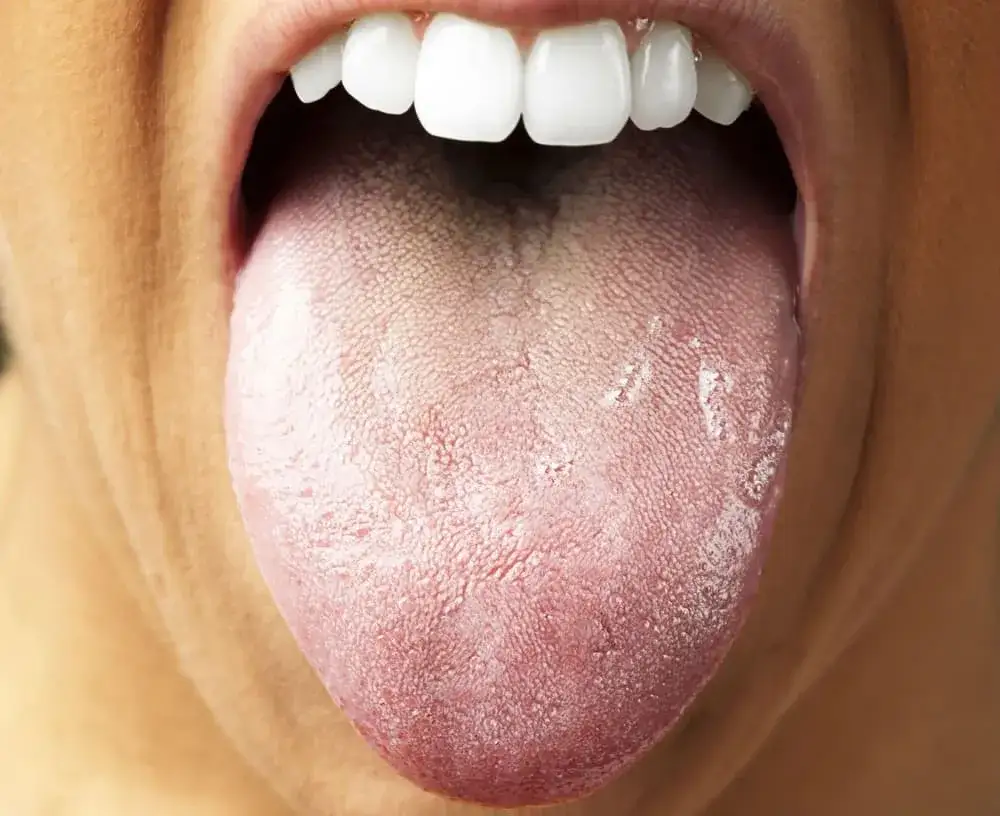
Najbardziej klasyczną i rozpoznawalną formą kandydozy jamy ustnej są tak zwane pleśniawki. Ich wygląd jest na tyle charakterystyczny, że często pozwala na wstępne rozpoznanie już podczas oględzin. Przyjrzyjmy się im bliżej:
- Klasyczne pleśniawki: To białe lub kremowe, grudkowate naloty, które często bywają porównywane do zsiadłego mleka lub twarogu. Możemy je zaobserwować w różnych miejscach jamy ustnej: na powierzchni języka, podniebieniu, wewnętrznej stronie policzków, a także na dziąsłach. Ich najbardziej charakterystyczną cechą jest to, że po próbie starcia ich (na przykład delikatnie szpatułką lub gazikiem) odsłania się zaczerwienione, a niekiedy nawet lekko krwawiące podłoże. To jest bardzo ważny znak diagnostyczny.
- Odróżnianie od zwykłego nalotu: Rodzice często martwią się, czy biały nalot u niemowlaka to pleśniawki, czy tylko resztki mleka. Podobnie dorośli mogą mylić nalot grzybiczy z osadem po jedzeniu. Kluczowa różnica tkwi w łatwości usunięcia. Resztki mleka czy osad pokarmowy zazwyczaj dają się łatwo zetrzeć, nie pozostawiając pod spodem żadnych zmian. Natomiast nalot grzybiczy jest trudny do usunięcia i zawsze odsłania zmienione zapalnie, zaczerwienione i często bolesne podłoże. Jeśli nalot jest uporczywy i towarzyszy mu dyskomfort, to sygnał, że warto skonsultować się z lekarzem.
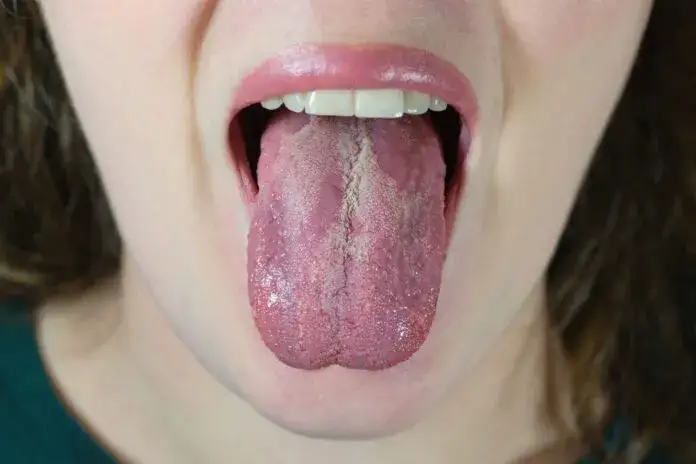
Czerwone, piekące plamy zamiast białego kożucha: poznaj postać zanikową grzybicy
Nie zawsze grzybica jamy ustnej objawia się białym nalotem. Istnieje również inna, równie dokuczliwa forma, którą nazywamy kandydozą rumieniową lub zanikową. W tym przypadku zamiast białego kożucha, pacjenci doświadczają intensywnie czerwonych, gładkich plam. Zmiany te są często bardzo bolesne i towarzyszy im silne pieczenie. Typowe lokalizacje to grzbiet języka, który staje się jakby "wygładzony" (atroficzny), tracąc swoją naturalną brodawkowatą strukturę, oraz obszar pod protezą zębową. Ta postać jest szczególnie powszechna u osób noszących protezy, co omówię szerzej w dalszej części artykułu.
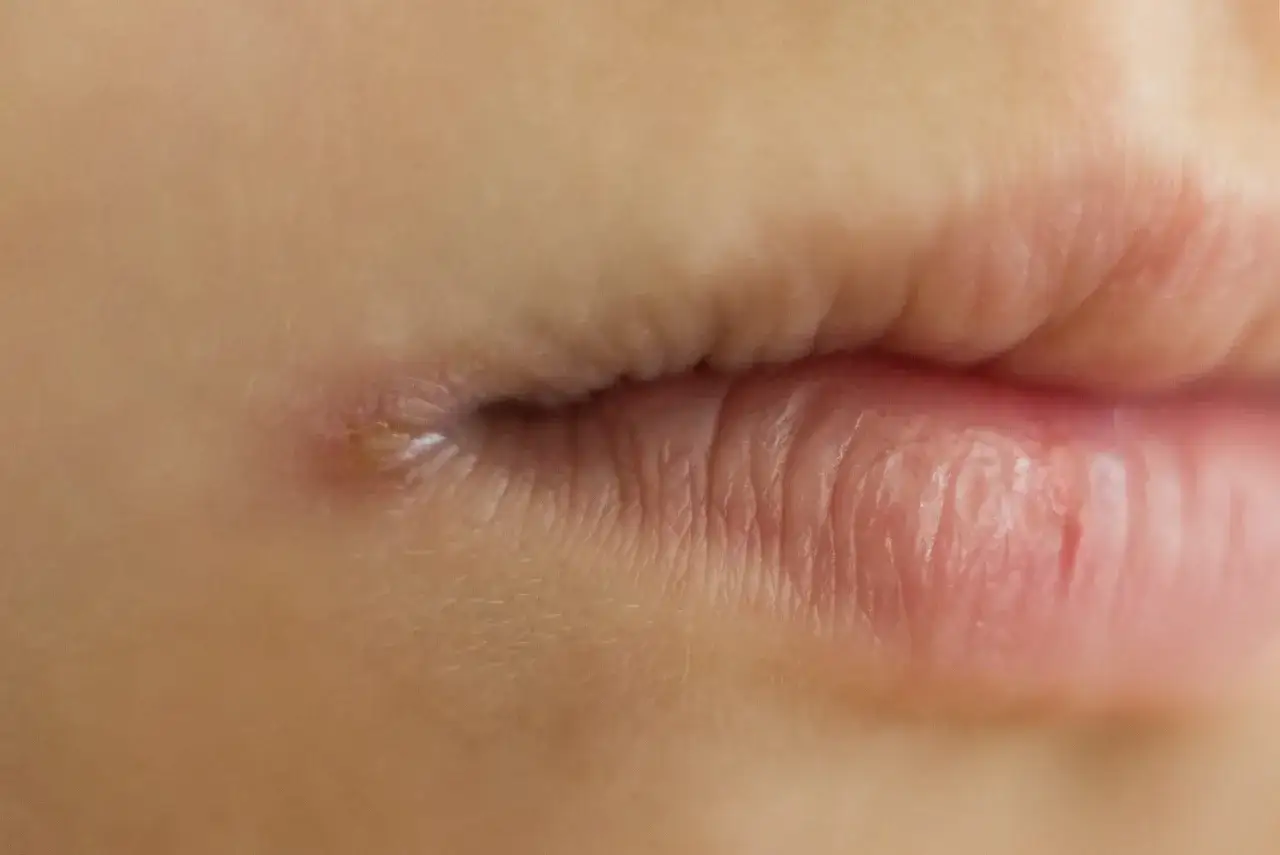
Zajady i pękające kąciki ust: czy to zawsze wina braku witamin?
Zajady, czyli zapalenie kątów ust, to problem, z którym wielu z nas się spotkało. Często automatycznie kojarzymy je z niedoborem witamin z grupy B. I choć faktycznie niedobory mogą być przyczyną, to zajady są również bardzo częstym objawem towarzyszącym kandydozie jamy ustnej. Grzyby z rodzaju *Candida* mogą kolonizować wilgotne i ciepłe kąciki ust, prowadząc do ich pękania, zaczerwienienia i bolesności. Jeśli zajady są uporczywe, nawracają lub towarzyszą im inne objawy grzybicy w jamie ustnej, warto rozważyć ich podłoże grzybicze i skonsultować się z lekarzem.
Inne objawy, które towarzyszą kandydozie jamy ustnej
Poza widocznymi zmianami, kandydoza jamy ustnej potrafi znacząco uprzykrzyć codzienne funkcjonowanie, dając o sobie znać w bardziej subtelny, lecz równie dokuczliwy sposób.
Ból, pieczenie i dyskomfort przy jedzeniu: jak grzybica wpływa na codzienne funkcjonowanie?
Nie da się ukryć, że grzybica jamy ustnej potrafi być niezwykle uciążliwa. Ból i pieczenie to jedne z najczęściej zgłaszanych objawów. Pacjenci często opisują to jako uczucie "palenia" w ustach, które nasila się podczas jedzenia, zwłaszcza potraw kwaśnych, ostrych czy gorących. Ten dyskomfort może prowadzić do ograniczenia spożywanych pokarmów, a w konsekwencji do niedożywienia. Mówienie również może stać się bolesne, co wpływa na jakość życia i kontakty społeczne. Dodatkowo, wielu pacjentów skarży się na uporczywe uczucie suchości w jamie ustnej, co tylko potęguje ogólny dyskomfort.
Zaburzenia smaku i nieprzyjemny zapach z ust: ukryte symptomy infekcji
Kandydoza może znacząco wpłynąć na nasze zmysły. Zmiany na języku, zwłaszcza te rumieniowe lub pokryte nalotem, często prowadzą do zaburzeń smaku, a nawet jego całkowitej utraty. Jedzenie przestaje sprawiać przyjemność, a potrawy wydają się mdłe lub pozbawione wyrazu. Co więcej, obecność grzybów i produktów ich metabolizmu w jamie ustnej może być przyczyną nieprzyjemnego zapachu z ust, czyli halitozy. Jest to często wstydliwy problem, który dodatkowo obniża komfort życia i pewność siebie.
Najczęstsze przyczyny grzybicy jamy ustnej
Zrozumienie przyczyn kandydozy jamy ustnej jest kluczowe dla skutecznego leczenia i zapobiegania nawrotom. Często nie zdajemy sobie sprawy, że pewne codzienne nawyki czy przyjmowane leki mogą sprzyjać rozwojowi tej infekcji.
Antybiotyki i sterydy: kiedy leczenie staje się przyczyną problemu?
Paradoksalnie, leki mające nam pomagać, czasem stają się przyczyną innych problemów. Antybiotykoterapia, zwłaszcza ta o szerokim spektrum działania, to jeden z głównych czynników ryzyka rozwoju kandydozy. Antybiotyki niszczą nie tylko szkodliwe bakterie, ale także te "dobre", które w naturalny sposób zasiedlają naszą jamę ustną i kontrolują rozwój grzybów. Kiedy ta naturalna bariera zostaje osłabiona, grzyby *Candida* mają otwartą drogę do nadmiernego namnażania. Podobnie działają wziewne glikokortykosteroidy, stosowane na przykład w leczeniu astmy. Ich cząsteczki osadzają się w jamie ustnej, tworząc sprzyjające środowisko dla drożdżaków. Dlatego zawsze po użyciu sterydów wziewnych zaleca się dokładne wypłukanie ust.
Osłabiona odporność: Twoja brama wjazdowa dla infekcji
Jak już wspomniałem, grzyby *Candida* są często obecne w jamie ustnej wielu zdrowych osób. To nasza odporność jest strażnikiem, który utrzymuje je w ryzach. Kiedy jednak system immunologiczny jest osłabiony, drożdżaki wykorzystują tę "bramę wjazdową" i zaczynają się namnażać w sposób niekontrolowany. Dzieje się tak w przypadku pacjentów poddawanych chemioterapii, osób zakażonych wirusem HIV, po przeszczepach organów czy w innych stanach obniżonej odporności. W takich sytuacjach organizm ma trudności z obroną przed nawet pozornie niegroźnymi patogenami.
Cukrzyca, niedoczynność tarczycy i inne choroby, które sprzyjają rozwojowi grzybów
Niektóre choroby ogólnoustrojowe stwarzają idealne warunki dla rozwoju infekcji grzybiczych. Oto kilka z nich:
- Cukrzyca: Niekontrolowana cukrzyca prowadzi do podwyższonego poziomu glukozy we krwi i ślinie. Cukier jest doskonałą pożywką dla grzybów *Candida*, co sprzyja ich namnażaniu.
- Niedoczynność tarczycy: Może wpływać na ogólną odporność organizmu i spowalniać procesy metaboliczne, co również może sprzyjać infekcjom.
- Niedobory żywieniowe: Braki żelaza, witamin z grupy B czy kwasu foliowego mogą osłabiać błony śluzowe i odporność, czyniąc je bardziej podatnymi na zakażenia.
- Choroby autoimmunologiczne: Niektóre schorzenia, takie jak zespół Sjögrena, powodujące suchość w jamie ustnej, mogą zwiększać ryzyko kandydozy.
Rola protez zębowych, aparatów ortodontycznych i niewłaściwej higieny
Niestety, niewłaściwa higiena jamy ustnej to jeden z najczęstszych, a jednocześnie najbardziej możliwych do uniknięcia czynników ryzyka. Dotyczy to zarówno naturalnych zębów, jak i, a może przede wszystkim, protez zębowych i aparatów ortodontycznych. Te elementy tworzą idealne nisze dla gromadzenia się resztek pokarmowych i drożdżaków. Szacuje się, że około 60% użytkowników protez zębowych doświadcza jakiejś formy kandydozy protetycznej, objawiającej się często czerwonymi zmianami pod protezą. Niewystarczające czyszczenie, brak odpowiedniego przechowywania protez (np. w suchym środowisku, które sprzyja rozwojowi grzybów) oraz rzadkie wizyty kontrolne u stomatologa to prosta droga do rozwoju infekcji.Kandydoza jamy ustnej w różnym wieku
Grzybica jamy ustnej może dotknąć każdego, niezależnie od wieku, choć w różnych grupach wiekowych objawy i czynniki ryzyka mogą się nieco różnić. Przyjrzyjmy się specyfice kandydozy u najmłodszych, dorosłych i seniorów.
Pleśniawki u niemowląt i dzieci: co każdy rodzic musi wiedzieć?
Pleśniawki to bardzo częsty problem u niemowląt i małych dzieci. Występują u około 5-7% noworodków, co wynika z niedojrzałości ich układu odpornościowego oraz częstego kontaktu z drożdżakami (np. podczas karmienia piersią, gdy matka ma grzybicę brodawek). Dla rodziców kluczowe jest odróżnienie pleśniawek od resztek mleka. Jak już wspomniałem, pleśniawki są trudne do usunięcia i pozostawiają zaczerwienione podłoże. Mogą powodować ból i dyskomfort, utrudniając dziecku jedzenie i picie. Zawsze, gdy podejrzewamy pleśniawki u dziecka, należy skonsultować się z pediatrą.
Kandydoza u seniorów: cichy problem pod protezą zębową
Osoby starsze stanowią kolejną grupę wysokiego ryzyka. Często borykają się z obniżoną odpornością, chorobami przewlekłymi (takimi jak cukrzyca) oraz, co najważniejsze, są użytkownikami protez zębowych. Kandydoza u seniorów, zwłaszcza ta związana z protezami (stomatopatia protetyczna), często objawia się postacią rumieniową intensywnie czerwonymi, piekącymi zmianami pod protezą, a nie białym nalotem. Pamiętajmy o wspomnianej wcześniej statystyce: około 60% użytkowników protez doświadcza jakiejś formy kandydozy protetycznej. Regularna i dokładna higiena protez oraz jamy ustnej, a także wizyty u stomatologa, są tu absolutnie kluczowe.
Grzybica u osób dorosłych: specyfika objawów i czynników ryzyka
U dorosłych kandydoza jamy ustnej może przyjmować różne formy i być wywołana wieloma czynnikami. Najczęściej obserwuję ją u pacjentów po antybiotykoterapii, stosujących sterydy wziewne, z niekontrolowaną cukrzycą lub z obniżoną odpornością. Objawy mogą być zarówno klasyczne (białe pleśniawki), jak i bardziej subtelne (postać rumieniowa, zajady, zaburzenia smaku, suchość i pieczenie). Warto pamiętać, że u dorosłych często występuje kandydoza przewlekła, która może być trudniejsza do wyleczenia i wymaga kompleksowego podejścia do diagnostyki i terapii, uwzględniającego eliminację czynników sprzyjających.
Co zrobić, gdy podejrzewasz kandydozę? Plan działania
Jeśli zauważyłeś u siebie lub u bliskiej osoby objawy, które wskazują na kandydozę jamy ustnej, nie panikuj. Ważne jest, aby podjąć odpowiednie kroki. Oto mój plan działania, który pomoże Ci w tej sytuacji.
Do jakiego lekarza się udać? Internista, stomatolog czy laryngolog?
W przypadku podejrzenia kandydozy jamy ustnej możesz udać się do kilku specjalistów. Najczęściej pierwszym kontaktem jest lekarz rodzinny (internista), który może postawić wstępną diagnozę i wdrożyć leczenie. Jeśli problem dotyczy dziecka, należy zgłosić się do pediatry. Bardzo dobrym wyborem jest również stomatolog, który ma dużą wiedzę na temat chorób błony śluzowej jamy ustnej i często jako pierwszy zauważa zmiany. W niektórych przypadkach, zwłaszcza gdy objawy są nietypowe lub towarzyszą im problemy z gardłem, pomocny może okazać się laryngolog.
Jak wygląda wizyta i diagnostyka? Czy potrzebne są specjalistyczne badania?
Zazwyczaj diagnoza kandydozy jamy ustnej stawiana jest na podstawie obrazu klinicznego, czyli dokładnego wywiadu z pacjentem i oględzin jamy ustnej. Doświadczony lekarz jest w stanie rozpoznać charakterystyczne pleśniawki czy zmiany rumieniowe. W większości przypadków nie są potrzebne specjalistyczne badania, aby rozpocząć leczenie. Jednakże, w sytuacjach wątpliwych, przy nawracających infekcjach lub gdy leczenie nie przynosi efektów, lekarz może zlecić wymaz z jamy ustnej. Materiał pobrany z nalotu lub zmienionych miejsc jest następnie wysyłany do laboratorium w celu hodowli grzybów i określenia ich wrażliwości na leki przeciwgrzybicze. To pozwala na dobranie najbardziej skutecznej terapii.
Przegląd metod leczenia: od leków bez recepty po kuracje farmakologiczne
Leczenie kandydozy jamy ustnej opiera się głównie na stosowaniu leków przeciwgrzybiczych. Wybór metody zależy od nasilenia infekcji i ogólnego stanu zdrowia pacjenta:
- Leki miejscowe: W łagodniejszych przypadkach oraz u niemowląt i małych dzieci często wystarczające są leki działające miejscowo. Najczęściej stosuje się nystatynę lub klotrimazol. Dostępne są w różnych formach: jako zawiesiny do pędzlowania lub płukania jamy ustnej, żele, kremy, a także tabletki do ssania, które powoli uwalniają substancję czynną. Ważne jest, aby stosować je regularnie i przez cały zalecony okres, nawet jeśli objawy ustąpią wcześniej.
- Leki doustne: W cięższych przypadkach, przy rozległych zmianach, nawracających infekcjach lub gdy leczenie miejscowe okazuje się nieskuteczne, lekarz może przepisać leki doustne. Najczęściej stosowanym preparatem jest flukonazol. Leki te działają ogólnoustrojowo i są dostępne wyłącznie na receptę. Ich stosowanie wymaga ścisłego przestrzegania zaleceń lekarza, ponieważ mogą wchodzić w interakcje z innymi lekami i obciążać wątrobę.
Dieta i domowe sposoby: co realnie wspiera walkę z grzybicą, a co jest mitem?
Leczenie farmakologiczne jest podstawą, ale dieta i niektóre domowe sposoby mogą znacząco wspomóc walkę z grzybicą i zapobiegać jej nawrotom. Najważniejszym elementem diety jest ograniczenie cukrów prostych. Grzyby *Candida* żywią się cukrem, więc jego drastyczne zmniejszenie w diecie "zagłodzi" drożdżaki. Jeśli chodzi o domowe sposoby, płukanki z roztworów o właściwościach odkażających, takie jak woda z solą (pół łyżeczki soli na szklankę ciepłej wody) czy napar z szałwii, mogą przynieść ulgę w bólu i pieczeniu, a także wspomóc oczyszczanie jamy ustnej. Należy jednak pamiętać, że są to metody wspierające, a nie zastępujące leczenia farmakologicznego. Nie wierzmy w cudowne mikstury, które obiecują wyleczenie grzybicy bez konsultacji z lekarzem to może tylko pogorszyć sytuację.
Jak zapobiegać nawrotom grzybicy jamy ustnej?
Skuteczne leczenie kandydozy to jedno, ale równie ważne, jeśli nie ważniejsze, jest zapobieganie jej nawrotom. Grzybica jamy ustnej często powraca, jeśli nie wyeliminujemy czynników ryzyka. Oto, co możemy zrobić, aby zminimalizować to ryzyko.
Codzienna higiena jamy ustnej i protez: fundament zdrowia
Podstawą profilaktyki jest nienaganna higiena. Regularne i dokładne szczotkowanie zębów co najmniej dwa razy dziennie, używanie nici dentystycznej oraz płynów do płukania ust (bezalkoholowych, aby nie wysuszać błony śluzowej) to absolutne minimum. Jeśli nosisz protezę zębową, musisz zadbać o jej codzienne, staranne czyszczenie specjalnymi szczoteczkami i środkami do dezynfekcji. Protezy powinny być również przechowywane w suchym miejscu lub w specjalnym roztworze dezynfekującym, a nie w wodzie, która sprzyja rozwojowi drożdżaków. Podobnie w przypadku aparatów ortodontycznych ich czystość jest kluczowa. Pamiętajmy, że regularne wizyty u stomatologa są nie tylko kwestią leczenia próchnicy, ale także profilaktyki chorób błony śluzowej.
Dieta antygrzybicza w praktyce: co jeść, a czego unikać?
Dieta odgrywa ogromną rolę w utrzymaniu równowagi mikroflory i zapobieganiu namnażaniu się grzybów. Moje doświadczenie pokazuje, że pacjenci, którzy świadomie zmieniają swoje nawyki żywieniowe, rzadziej doświadczają nawrotów. Oto proste zasady:
| Co jeść? | Czego unikać? |
|---|---|
| Probiotyki (jogurty naturalne, kefiry, kiszonki) | Cukry proste (słodycze, ciastka, napoje gazowane) |
| Warzywa (zwłaszcza zielone liściaste) | Białe pieczywo i inne przetworzone węglowodany |
| Pełnoziarniste produkty zbożowe | Alkohol |
| Chude mięso i ryby | Słodkie owoce w nadmiarze (zwłaszcza na początku diety) |
| Zdrowe tłuszcze (oliwa z oliwek, awokado) | Produkty wysokoprzetworzone |
Ograniczenie cukru to najważniejszy krok, ponieważ to właśnie on jest główną pożywką dla drożdżaków. Włączanie do diety probiotyków pomaga odbudować korzystną mikroflorę, która naturalnie konkuruje z grzybami.
Przeczytaj również: Grzybica jamy ustnej: Do jakiego lekarza? Szybka pomoc i diagnoza
Jak dbać o odporność, by drożdżaki nie miały szans?
Silny układ odpornościowy to najlepsza obrona przed wszelkimi infekcjami, w tym grzybiczymi. Dbanie o odporność to kompleksowe podejście do zdrowia. Oto kilka kluczowych działań, które zawsze polecam moim pacjentom:
- Zbilansowana dieta: Bogata w witaminy i minerały, wspierająca funkcjonowanie układu immunologicznego.
- Regularna aktywność fizyczna: Umiarkowany wysiłek wzmacnia odporność, ale unikajmy przetrenowania.
- Wystarczająca ilość snu: Regeneracja organizmu jest niezbędna dla prawidłowego funkcjonowania układu odpornościowego.
- Unikanie stresu: Przewlekły stres osłabia odporność, dlatego warto szukać sposobów na jego redukcję.
- Ograniczenie używek: Palenie tytoniu i nadużywanie alkoholu negatywnie wpływają na odporność i stan błon śluzowych.
Pamiętajmy, że zdrowy styl życia to inwestycja w nasze zdrowie na wielu płaszczyznach, a silna odporność to klucz do uniknięcia wielu problemów, w tym nawracającej kandydozy jamy ustnej.